- Преподавателю
- Другое
- Лекция по ПМ04 МДК04. 03. для студентов Уход за тяжелобольным пациентом. Потери, смерть, горе
Лекция по ПМ04 МДК04. 03. для студентов Уход за тяжелобольным пациентом. Потери, смерть, горе
| Раздел | Другое |
| Класс | - |
| Тип | Конспекты |
| Автор | Шелякина Н.Е. |
| Дата | 30.06.2015 |
| Формат | docx |
| Изображения | Есть |




Уход за тяжелобольным пациентом. Потери, смерть, горе
Реанимационные мероприятия вне ЛПУ
Студент должен знать:
-
признаки клинической и биологической смерти;
-
причины обструкции дыхательных путей;
-
признаки обструкции дыхательных путей (полной и частичной);
-
тактику спасателя при проведении ИВЛ;
-
критерии эффективности проводимых реанимационных мероприятий.
Студент должен уметь:
-
определить наличие обструкции дыхательных путей;
-
определить остановку сердца;
-
провести искусственную вентиляцию лёгких методом «изо рта в рот» и «изо рта в нос»;
-
провести непрямой массаж сердца;
-
провести сердечно-легочную реанимацию (СЛР) одним или двумя спасателями
Этико-деонтологическое обеспечение
Нередко рядом с пострадавшим находятся его родственники, которые очень испуганы и своим поведением могут мешать оказанию первой помощи.
Оказывающий помощь должен постараться успокоить их и тактично попросить не мешать оказанию медицинской помощи. Чёткие, уверенные, быстрые действия всегда вселяют родственникам и близким пострадавшего веру в благоприятный исход.
Правила техники безопасности
При проведении ИВЛ методом «изо рта в нос», «изо рта в рот» или через трахеостому пациента необходимо изолировать рот или нос, или трахеостому марлевой салфеткой или носовым платком во избежание заражения инфекционными заболеваниями, которыми может страдать пациент.
Теоретическая часть
Реанимация - оживление организма - направлена на восстановление жизненно важных функций организма. Прежде всего, дыхания и кровообращения, обеспечивающих ткани достаточным количеством кислорода.
Реанимацию начинают, когда у человека наступает терминальное состояние.
Терминальное состояние- это такое состояние, когда отсутствует дыхание, и прекратилась сердечная деятельность или обе эти функции настолько угнетены, что практически не обеспечивают потребностей организма в кислороде.
Терминальное состояние может развиться вследствие шока, инфаркта миокарда, массивной кровопотери, асфиксии (закупорка дыхательных путей), утопления, удушения, электротравмы.
В терминальном состоянии выделяют три фазы (стадии): 1) преагональное состояние, 2) агония, 3) клиническая смерть.
Стадии терминального состояния
Стадии терминального состояния (этапы умирания)
Клинические проявления
Преагональное состояние
Характеризуется нарушением функций ЦНС и резким нарушением гемодинамики:
созн - сознание пациента ещё сохранено, но оно спутано;
- артериальное давление снижается до 80мм рт ст.;
- пульс резко учащается и становится нитевидным;
-дыхание учащается и углубляется;
- кожные покровы бледнеют или становятся цианотичными;
- глазные рефлексы сохранены, зрачок узкий, реакция на свет ослаблена.
Длительность этой фазы от нескольких минут до нескольких суток.
Агония
Для агонии характерно:
- отсутствие сознания, но пациент может слышать;
- резкая бледность кожных покровов с выраженным акроцианозом, мраморность;
- пульс определяется только на крупных артериях (сонных), брадикардия;
- дыхание редкое аритмичное, судорожное, по типу «заглатывания воздуха» (агональное дыхание);
- зрачки расширены, реакция на свет резко снижена;
- могут возникнуть судороги, непроизвольное мочеиспускание и дефекация.
Длительность этой фазы от нескольких минут до нескольких часов.
Клиническая смерть
Это переходное состояние, которое ещё не является смертью, но уже и не может бать названо жизнью. Клиническая смерть начинается с момента остановки сердца и дыхания. Её признаки:
- дыхание отсутствует;
- сердечная деятельность отсутствует, А/Д на нуле;
- зрачки расширены, свет не реагируют;
- кожные покровы холодные, рефлексы отсутствуют.
Продолжительность этой фазы 3 - 6 минут.
В преагональном состоянии сознание пациента ещё сохранено, но оно спутано, артериальное давление снижается до 80мм рт ст., пульс резко учащается и становится нитевидным, дыхание учащается и углубляется, кожные покровы бледнеют.
В стадии агонии наряду с падением артериального давления дыхание вначале становится поверхностным и замедленным, затем неравномерным и, наконец, совсем прекращается - наступает терминальная пауза. Температура тела снижается на 1°- 2°С, возникают судороги и непроизвольные мочеиспускания и дефекации (паралич сфинктеров). Продолжительность этого периода различна - от нескольких минут до нескольких часов.
Клиническаясмерть - кратковременная переходная стадия между жизнью и смертью, её продолжительность 3 - 6 минут. Дыхание и сердечная деятельность отсутствуют, зрачки расширены, на свет не реагируют, кожные покровы холодные, рефлексы отсутствуют. В этот короткий период ещё возможно восстановление жизненных функций с помощью реанимационных мероприятий. В более поздние сроки наступают необратимые изменения в тканях (например, денатурация белков) и клиническая смерть переходит в биологическую. 
В терминальном состоянии все лечебные мероприятия должны быть направлены на поддержание угасающих жизненно важных функций организма. Наиболее чувствительна к гипоксии кора полушарий большого мозга, поэтому при терминальном состоянии она «выключается» в первую очередьи человек теряет сознание.Если гипоксия длится более 5 - 6 минут, восстановление функции кары полушарий большого мозга невозможно из-за
денатурации белков клеток. Вслед за изменениями кары возникают изменения в подкорковых областях головного мозга, а затем в продолговатом мозге, где находятся дыхательный и сосудодвигательный центры, что приводит к необратимой смерти мозга. Таким образом, расстройства сердечной деятельности и дыхания в терминальном состоянии обусловлены нарушением функции головного мозга. Пациента, находящегося преагональном или в
Признаки клинической смерти агональном состоянии, следует изолировать, оградить ширмой или перевести в отделение реанимации. Кровать агонирующего пациента необходимо поместить так, чтобы к ней можно было подойти с обеих сторон. Около такого пациента устанавливают индивидуальный сестринский пост. Находясь на дежурстве на этом посту, медицинская сестра не должна отлучаться от пациента. В её обязанности входит наблюдение за дыханием (его частотой, глубиной, ритмом), пульсом (частотой, ритмом, наполнением и напряжением), величиной артериального давления, состоянием сознания. Кроме того, она обязана выполнять все назначения врача по уходу за пациентом, поэтому рядом должны быть все предметы по уходу за тяжелобольным. При резком нарушении жизненных функций медицинская сестра должна немедленно вызвать врача. При наступлении клинической смерти медицинская сестра начинает реанимационные мероприятия.
Признаки клинической смерти:
-
отсутствие пульса;
-
отсутствие дыхания;
-
зрачки широкие, на свет не реагируют (отсутствие рефлексов);
-
отсутствие сознания.
ФИЗИОЛОГИЯ И ПАТОФИЗИОЛОГИЯ
Поддержание нормального тканевого метаболизма в основном зависит от адекватности доставки кислорода, т.е. от функционирования сердечно - сосудистой системы. Неспособность организма доставлять кислород быстро приводит к следующим изменениям.
Гипоксия
В течение небольшого периода после остановки сердца РаО2 катастрофически падает, так как кислород продолжает потребляться тканями. В дополнение к этому, прогрессирующее накопление СО2 сдвигает кривую диссоциации оксигемоглобина вправо. Это изначально улучшает передачу кислорода тканям, но без продолжающегося его поступления возникает гипоксия тканей. В мозге РаО2 падает с 13 кПа до 2,5 кПа в течение 15 секунд, при этом сознание утрачивается. После одной минуты РаО2 падает до нуля.
Ацидоз
Мозг и сердце имеют сравнительно высокий уровень потребления кислорода (4 мл/мин и 23 мл/мин соответственно), следовательно, уровень доставки кислорода к этим органам при остановке сердца быстро упадет ниже критического уровня. В случае фибрилляции желудочков метаболизм миокарда сохраняется в пределах нормального уровня, истощая запасы кислорода и высокоэнергетических фосфатов. Ацидоз возникает в результате растущего анаэробного метаболизма и накопления углекислоты в тканях.
Степень выраженности ацидоза, развивающего в мозге, даже на фоне мер первичной реанимации становится угрозой жизнеспособности тканей уже через 5-6 минут. В сердце при восстановлении адекватного ритма ацидоз подавляет сократимость и повышает риск развития аритмий.
Сердечно - сосудистая недостаточность запускает стрессовую реакцию. Происходит массивный выброс катехоламинов, кортикостероидов, антидиуретического и других гормонов. Возможными повреждающими факторами этих процессов могут быть гипергликемия, гипокалиемия, повышенный уровень лактата и склонность к аритмиям.
Реанимация (сердечно-легочная реанимация) (СЛР)
Основные задачи реанимации - борьба с гипоксией и стимуляция угасающих функций организма пациента. Каждый медицинский работник должен в совершенстве владеть основными способами реанимации вне ЛПУ.
Запомните! Чем раньше начаты мероприятия по оживлению, тем более вероятен успех!
СЛР (сердечно - легочная реанимация)
ИВЛ (искусственная вентиляция лёгких)
Массаж сердца
Через трахеостому
Непрямой массаж сердца
Прямой массаж сердца
Изо рта в нос
Изо рта в рот
Основные элементы реанимации являются искусственная вентиляция лёгких (ИВЛ) и непрямой массаж сердца.
Искусственная вентиляция лёгких. Сущность ИВЛ состоит в искусственном введении в лёгкие пациента воздуха.
Самыми простыми способами ИВЛ является искусственное дыхание способами: «изо рта в рот» и «изо рта в нос». При оживлении по способу «изо рта в рот» в лёгкие вводится до 1,5л воздуха, что соответствует объёму одного глубокого вдоха.
Запомните! При проведении ИВЛ западение языка является основным препятствием для поступления воздуха в дыхательные пути.
Проведение ИВЛ способом «Изо рта в рот»
-
Очистить носоглотку и полость рта (если требуется). Одновременно попросить кого-нибудь вызвать «скорую помощь».
-
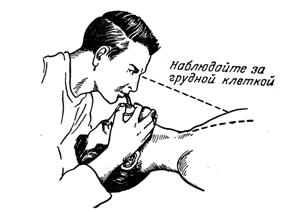
Определить наличие дыхания: посмотреть, послушать, почувствовать щекой около 5 секунд и если дыхание отсутствует…
-
Положить пациента на твёрдую поверхность.
-
Максимально запрокинуть голову, для этого под плечи пациента подложить валик (найти любое подручное средство).
-
Встать на коленки справа от пациента, слегка повернуть к себе его голову.
-
Положить на рот пациента носовой платок.
-
Сделать глубокий вдох, одновременно открыть рот пациента и сжать крылья носа, чтобы вдыхаемый воздух не выходил через нос.
-
Обхватить губы пациента своими губами и выдохнуть (вдуть) в него так, чтобы его грудная клетка поднялась на 3-4см.
-
Отпустить рот и нос для выдоха пациента.
-
Спасатель в это время делает глубокий вдох - выдох в пациента.
-
Повторять эти действия с частотой 1 дыхание 5сек, т.е. 12 дыхательных движений в минуту до появления самостоятельного дыхания у пациента,при счёту «рази», «два и», «три и», «четыре и», «пять и» пройдёт 5 секунд, до появления самостоятельного дыхания у пациента. Каждое дыхание длится 1,5 секунды.
-
После 1 минуты ИВЛ проверить пульс, убедиться, что пульс есть. Проверять пульс каждую минуту.
Запомните! Прекратить ИВЛ можно если:
-
пострадавший начал дышать самостоятельно;
-
у пострадавшего исчез пульс (нужно начинать сердечно-легочную реанимацию(СЛР);
-
другие спасатели пришли к вам на помощь;
-
приехала «скорая помощь» и продолжает ИВЛ;
-
вы исчерпали свои силы.
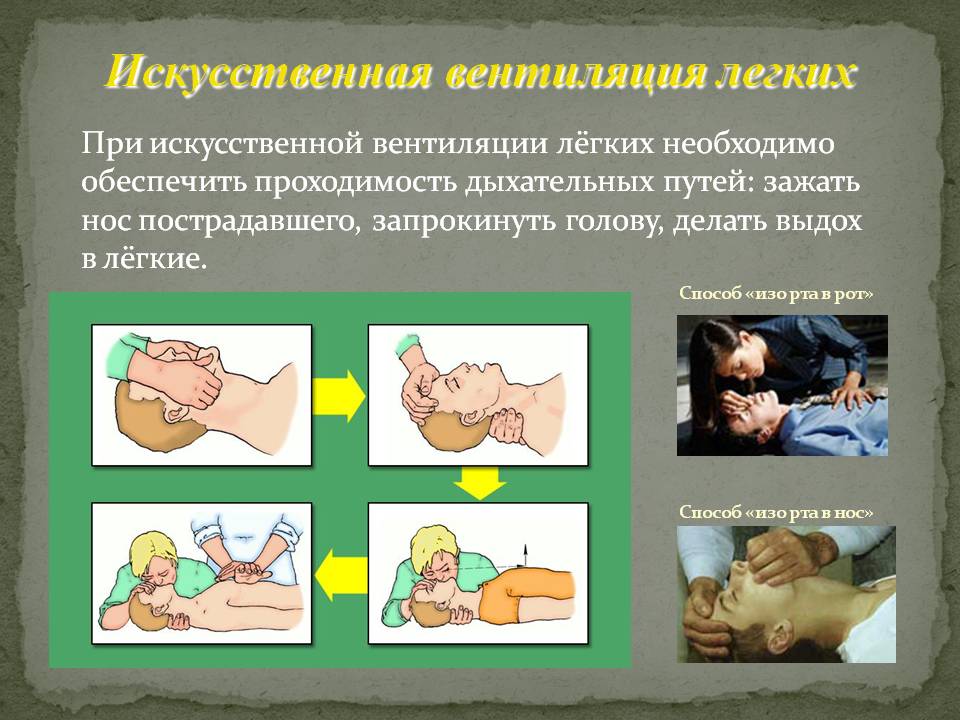
Проведение ИВЛ способом «Изо рта в нос»
-
Очистить носоглотку и полость рта (если это требуется), одновременно попросить кого-нибудь вызвать скорую помощь.
-
Определить наличие дыхания у пострадавшего: посмотреть, послушать, почувствовать щекой около 5 секунд и если дыхание отсутствует…
-
Положить пациента на твёрдую поверхность.
-
Максимально запрокинуть голову, для этого под плечи пациента подложить валик (можно найти любое подручное средство).
-
Встать на колени справа от пациента, слегка повернуть к себе его голову.
-
Положить на нос пациента носовой платок.
-
Сделать глубокий вдох, одновременно закрыть рот пациента.
-
Обхватить губами нос пациента и выдохнуть (вдуть) в него так, чтобы его грудная клетка поднялась на 3-4см.
-
Отпустить рот и нос для выдоха пациента.
-
Спасатель в это время делает глубокий вдох - выдох в пациента.
-
Повторять эти действияс частотой 1 дыхание 5сек, т.е. 12 дыхательных движений в минутупри счёту «раз и», «два и», «три и», «четыре и», «пять и» пройдёт 5 секунд, до появления самостоятельного дыхания у пациента. Каждое дыхание длится 1,5 секунды.
-
После 1 минуты ИВЛ проверить пульс, убедиться, что пульс есть. Проверять пульс каждую минуту.
Запомните!
-
Для предупреждения попадания воздуха в желудок следует правильно запрокинуть голову пострадавшего назад и приподнять подбородок.
-
Медленный вдох в пострадавшего обеспечит подъём грудной клетки.
-
Дыхание не должно быть быстрым.
-
Каждое дыхание длится 5 секунд.
-
Паузы между дыханиями достаточно длинные, чтобы лёгкие пострадавшего опустели, (воздух выходит через его рот и нос).
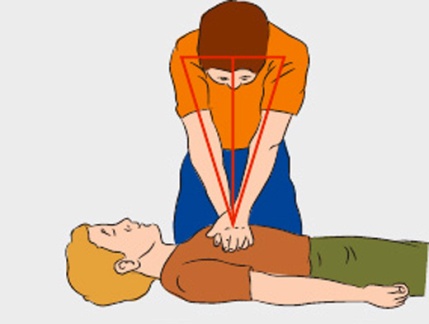
Непрямой массаж сердца. Смысл наружного массажа сердца состоит в том, что при сдавливании сердца между позвоночником и грудиной кровь из его полостей изгоняется в аорту и поступает в сонные артерии, а затем через легочную артерию в лёгкие, где обогащается кислородом. После того как давление на сердце прекращается, кровь вновь заполняет сердце, Таким образом, спасатель искусственно производит движение крови по сосудам, причем, обогащённой в лёгких кислородом.
Проведение непрямого массажа сердца
-
Очистить носоглотку и полость рта, одновременно попросить кого-нибудь вызвать «скорую помощь».
-
Определить наличие пульса:
-
найти щитовидный хрящ («адамово яблоко»);
-
положить 2 и 3 пальцы сбоку от этого хряща на шею пациента (с вашей стороны);
-
пальпировать пульс 5-10 секунд.
-
Если пульс есть:
-
проверить, нет ли признаков кровотечения;
-
проверить, наличие дыхания;
-
при отсутствии дыхания проводить ИВЛ.
Если пульса нет:
-
проверить, нет ли признаков кровотечения;
-
начать сердечно-легочную реанимацию.
-
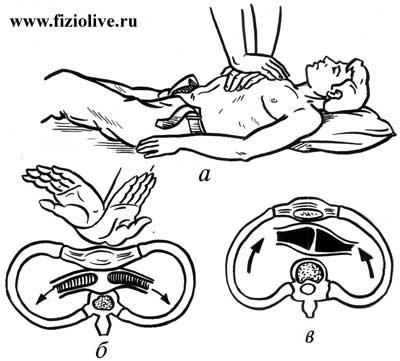
Положить пациента на твёрдую поверхность.
-
Максимально запрокинуть голову пациента, для этого под его плечи подложить валик (можно найти любое подручное средство).
-
Встать на колени слева от пациента или над животом пациента.
-
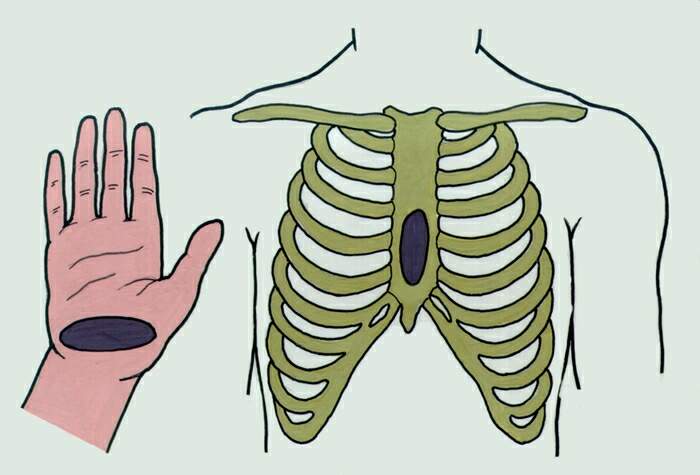
Найти место на грудине пациента, где следует делать массаж (2-3 пальца выше мечевидного отростка).
-
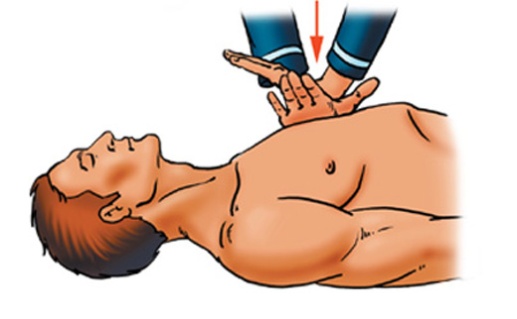
Положить на выбранное место свои кисти рук крест на крест, левая снизу, правая сверху.
-
Надавливать на грудину так, чтобы грудина вогнулась на 4-5см со скоростью 60 раз в минуту.
-
Повторять эти действия до появления самостоятельной пульсации (за появлением пульсации наблюдать на сонной артерии).
-
Проверять пульс каждую минуту.
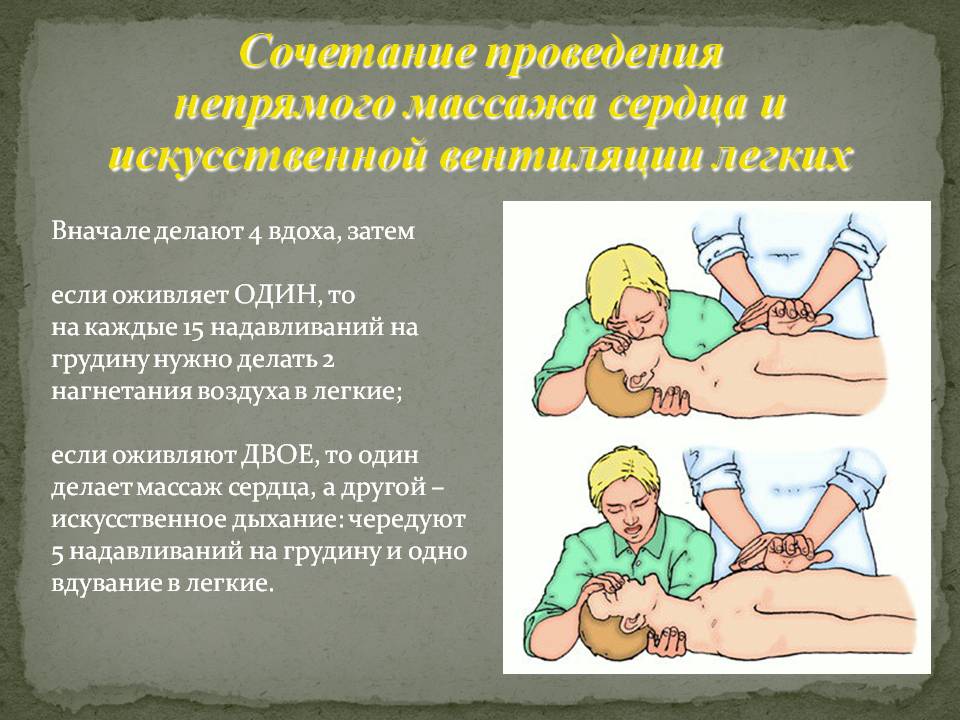
Если проводить только ИВЛ или только массаж сердца, то эти действия будут бесполезны, поэтому обычно проводят сердечно-легочную реанимацию (СЛР).
Сердечно-легочная реанимация может проводиться одним спасателем, тогда, через каждые 15 компенсаций (нажатий на грудную клетку), Нужно сделать 2 вдоха (15:2). Если СЛР проводится двумя спасателями, то через каждые 5 компенсаций делается 1 вдох (5:1).
Запомните! Чем быстрее начнётся СЛР, тем вероятнее успех!
При появлении самостоятельного дыхания у пациента
ИВЛ прекратить!
При появлении у пациента самостоятельной сердечной
деятельности массаж сердца прекратить!
Если через 30 - 40 минут от начала реанимации сердечная деятельность не восстановилась, зрачки остаются широкими, без реакции на свет, можно считать реанимацию безуспешной и следует её прекратить, так как наступила гибель головного мозга, т. е. биологическая смерть.
Успех реанимационных мероприятий во многом зависит от:
-
времени смомента наступления клинической смерти до начала СЛР;
-
от качества выполнения СЛР;
-
от возраста пострадавшего;
-
от характера заболевания или несчастного случая и его продолжительности.
Признаки биологической смерти:
К признакам клинической смерти присоединяются :
-
снижение температуры тела до температуры окружающей среды;
-
помутнение роговицы и размягчение глазного яблока;
-
появление трупных пятен;
-
трупное окоченение.
Правила обращения с трупом
Смерть констатирует только врач и фиксирует в медицинской карте дату и время смерти. Врач сообщает родственникам о смерти пациента. Медицинская сестра и санитарка снимают с трупа одежду, укладывают его на спину с разогнутыми конечностями (без подушки), снимают ценности в присутствии врача, медсестра вместе с врачом составляет акт на наличие ценностей, делает запись в медицинской карте и отдают на хранение старшей медсестре в сейф. Затемподвязывают нижнюю челюсть, опускают веки, накрывают простыней и оставляют в постели на 2 часа (до появления явных признаков биологической смерти). Если снять с умершего ценности не возможно в медицинской карте должны быть перечислены все оставленные на нём ценности.
Затем, перед отправкой трупа в патологоанатомическое отделение для вскрытия, медсестра привязывает бирочку к большому пальцу правой ноги трупа с указанием его фамилии, имени, отчества и номера медицинской карты. В сопроводительной записке, помимо перечисленных данных, указывают также диагноз, дату и время смерти.
Запомните! В патологоанатомическое отделение труп направляется только после появления явных признаков смерти (трупное окоченение, трупные пятна и др.).
Ценности и вещи умершего возвращают родственникам под расписку
В патологоанатомическом отделении патологоанатом вскрывает труп, определяет истинную причину смерти и пишет своё заключение. Родственникам выдаётся справка о смерти, в которой указывается Ф.И.О. умершего, дата и время смерти, и истинная причина смерти.
Родственники регистрируют смерть в ЗАГС(е) и получают свидетельство о смерти. Похороны разрешаются только при наличии свидетельства о смерти.
Алгоритм обращения с телом умершего
-
После констатации смерти врачом медсестра надевает перчатки.
-
Если есть, снимает с умершего ценности в отделении в присутствии лечащего или дежурного врача, о чём вместе с врачом составляет акт и делает запись в медицинской карте, затем передаёт их на хранение старшей медсестре, которая вернёт их родственникам под расписку.
-
Снимает с тела одежду и укладывает умершего на спину без подушки с разогнутыми ногами, руки вдоль тела.
-
Закрывает веки.
-
Подвязывает нижнюю челюсть.
-
Если стояли катетеры, зонды, капельницы и др. удаляет их.
-
Пишет на бирочке фамилию, имя, отчество и номер медицинской карты умершего и привязывает к его правой ноге.
-
Накрывает тело простынёй и оставляет в таком положении в течение 2-х часов (до появления явных признаков биологической смерти).
-
Снимает перчатки, моет руки, обрабатывает антисептиком для рук.
-
Оформляет сопроводительный лист, где указывает ФИО, номер медицинской карты умершего, диагноз, дату и время смерти.
-
Сообщает родственникам о смерти пациента (по указанию врача).
-
Спустя 2 часа доставляет тело в патологоанатомическое отделение.
-
Постельные принадлежности (матрац, подушку, одеяло) сдаёт в дезкамеру. Даёт указание санитарке обработать дезраствором кровать, стены, тумбочку, пол и включает бактерицидную лампу в палате, где находилось тело, не менее чем на 1 час.
Потери, смерть, горе.
Глоссарий
-
Термин
Определение
Терминальное состояние
Этотакое состояние, когда отсутствует дыхание, и прекратилась сердечная деятельность или обе эти функции настолько угнетены, что практически не обеспечивают потребностей организма в кислороде.Пограничное состояние между жизнью и смертью - этапы умирания организма (преагоня, агония, клиническая смерть).
Печаль и переживание
Специфическое поведение, которое проявляется после потери кого-то близкого или чего-то дорогого для человека, а также какого-то органа или части тела; оно прекращается после того, как человек смерится с этой потерей.
Горе
Эмоциональный отклик на утрату или разлуку, проходящий несколько стадий (фаз).
Траур
Обряды и традиции, которые помогают человеку справиться с горем
Скорбь
Чувство потери, наступающее после горевания
Депрессия
Тоскливое, подавленное настроение
Хоспис
Специализированное лечебное учреждение для обречённых пациентов, где оказывается комплексная медицинская, социальная и психологическая помощь.
Жизнь - это серия потерь (потеря независимости, потеря крупной суммыденег, потеря волос в результате лечения, потеря зрения, потеря близкого человека, надвигающаяся смерть и т. д.).
Медицинским сёстрам часто приходиться иметь дело с пациентами, переживающими по поводу потери. Естественная реакция человека на потерю - чувство горя, горевание. Если пациент и его родные не переживают горе в связи с потерей, у них могут возникнуть различные эмоциональные, психические и социальные проблемы.Чувство горя, горевание помогает пациенту адаптироваться к потере.
Только глубокое понимание всех процессов, протекающих в человеческом организме в связи с потерей, стремление понять самого пациента, всю гамму возникших у него психологических, духовных, социальных и, конечно же, физических страданий, которые он испытывает до последней секунды жизни, помогут сестринскому персоналу ухаживать и заботиться действительно профессионально.
Каждый человек реагирует на потерю по-своему. Но, тем не менее, есть группа определённых реакций на потерю.
В 1969 году одна из основательниц движения «Осознание смерти» доктор Элизабет Каблер-Росс (США) определила 5 эмоциональных стадий, которые проходит человек, получивший известие о предстоящей потери (смерти). Время, которое необходимо каждому человеку для того, чтобы пройти эти 5 стадий, сугубо индивидуально. Причем,часто человек может переходить от одной стадии к другой как вперёд, так и возвращаться к уже пройденной стадии.
1стадия горевания - психологический шок, который может перейти в психические припадки и истерику. Шок приводит к реакции отрицания - («Этого не может быть!»). С другой стороны, реакция отрицании помогает воспринять случившееся постепенно. Но если она становится навязчивой, длится долго, у пациента могут возникнуть определённые проблемы. Реакция отрицания может пересекаться с планами на будущее, с окружающими или назначенным лечением.
2стадия горевания - обострённая реакция злости, гнева, направленная как на самого себя, так и на того, кто несёт ответственность за случившееся. Злость может быть направлена на семью или обслуживающий персонал. Она мешает принять заботу или ограничения, связанные с болезнью. Тот, кто понёс утрату или в преддверии её, разгневан, возмущен. Он спрашивает себя: «Почему именно мне это выпало?». Он страдает от этой мысли. Он готов на всё, лишь бы вернуть утраченное. Гнев, злость часто порождают другие эмоции, такие, как страх и разочарование. Часто медработники думают, что гнев направлен на них, но на самом деле, на самом деле, на сложившуюся ситуацию. Как правило, всю злость пациент выплёскивает на медицинских работников. Поэтому, очень важно не оправдываться и не отвечать грубо, а просто помолчать (послужить «громоотводом»).
3 стадия горевания - попытка «заключить сделку», «вести переговоры» с высшим духовным существом. Человек обещает «Ему» что-то сделать, если «Он» даст ему возможность дожить до определённой даты или исцелит его самого или его близкого.
4 стадия горевания - депрессия. Человек, переживающий депрессию, испытывает растерянность и отчаяние. В некоторых случаях, он начинает реально ощущать близость потери, грусть в связи с прошлыми потерями, обиду по поводу не реализованных планов. Он реально ощущает близость смерти. В этот период человек часто плачет, отчужден, теряет интерес к дому, к собственной внешности. Его беспокоит только собственный комфорт и близкие люди. В это время нужно дать человеку выговориться, не пытаясь его ободрить, или убедить его в том, что нужно быть благодарным судьбе за прошлые радости в жизни. Особенно тяжело переносят этот период мужчины, так как они считают, что мужчина не имеет права плакать.
5 стадия горевания - принятие потери, может рассматриваться как наиболее положительная реакция, поскольку она сопровождается большим желанием сделать всё возможное, чтобы смягчить боль утраты. Но в некоторых случаях у переживающего потерю принятие безысходности положения приводит лишь к одному, желанию отдохнуть, уснуть. Это означает прощание с жизнью, осознание конца.
Перечисленные реакции нередко появляются в различной последовательности и некоторые из них могут наступить одновременно. Иногда смирение, принятие потери вновь сменяется реакцией отрицания. Пациент строит нереалистичные планы на ближайшее будущее, или даже отдалённое будущее.
Сильное горе, связанное с потерей близкого человека, может длиться от 6 до 12 месяцев, а скорбь, которая наступает затем, - от 3 до 5 лет.
Если внезапная смерть, особенно молодых людей, вызывает сильное потрясение у родных и друзей умершего, то состояние, которое возникает в результате долгой, хронической болезни (СПИД, онкологические заболевания, травмы спинного мозга и др.), сопровождаются различными страданиями, приводя к мучительной смерти. Тяжёлые хронические заболевания приводят к изменениям личности, меняющим взгляды человека на жизнь и смерть. Облегчить подобные страдания, призвано -паллиативное лечение.
Паллиативное лечение
Паллиативное лечение начинается тогда, когда все другие виды лечения более не являются эффективными, когда человек говорит, что готов умереть, когда начинают отказывать жизненно важные органы. Целью такого лечения является создание для пациента и его семьи возможностей лучшего качества жизни. Оно должно быть направлено не только на удовлетворение физических потребностей пациента (хотя это одно из основных направлений подобного лечения), но и не менее важных психологических, социальных и духовных потребностей.
Главной целью паллиативного лечения является не продлить жизнь, а сделать оставшуюся как можно более комфортной и значимой.
Паллиативное лечение осуществляется чаще всего в хосписах. Хоспис - это больница для обреченных пациентов.
Паллиативное лечение будет эффективным:
-
если удаётся создавать и поддерживать для пациента комфортные и безопасные условия;
-
если пациент максимально будет чувствовать свою независимость;
-
если пациент не испытывает боли;
-
если психологические, социальные и духовные проблемы решаются таким образом, чтобы человек смог смериться со своей смертью настолько, на сколько это возможно;
-
если, несмотря на предстоящую потерю жизни, предоставленная пациенту система помогает ему жить настолько активно и творчески, как только это для него возможно до самой смерти;
-
если усилия помочь пациенту в его горе и в его преодолении не напрасны;
-
если удастся помочь пациенту и его близким подготовиться к смерти.
Роль сестринского персоналав паллиативном лечении
Сестра должна быть способна справиться с ухудшением состояния пациента и его смертью, т е. она, как и другие члены бригады, осуществляющей паллиативное лечение (врачи, социальные работники, близкие родственники и друзья, служители религии и др.), должна суметь эмоционально подготовить пациента принять неизбежное наступление смертельного исхода. Сестра должна всякий раз создавать пациенту возможность обратиться к кому-либо за поддержкой, поощрять его способность горевать, так как это помогает ему справиться со своими чувствами. Она должна уметь отвлечь пациента от болезни и подготовить его к тому, чтобы процесс умирания проходил как можно легче и не обременительно как для самого пациента, так и для окружающих его близких и друзей.
Самое главное, что хотелось бы слышать пациенту во время надвигающегося неизбежного конца: «Что бы не случилось, мы не оставим вас». Причём следует помнить, что общение с ним должно быть не только словесным, но и не вербальным (прикосновение (держание за руку), жесты, поза и т. д.)
Общаясь с пациентом, следует продумать манеру поведения, даже позу. Если пациент лежит, следует поставить напротив стул так, чтобы глаза пациента и сестры были на одном уровне. В глазах у сестры не должно быть страха и отчаяния, ибо о своём диагнозе он может догадаться по вашим глазам, мимике, жестам, т. е. по языку тела. Не следует притворяться, бодриться, лгать, избегать прямого честного разговора. Пациент всегда почувствует фальшивый оптимизм и перестанет говорить с сестрой о своих страхах, замкнётся в себе. Недостаток честности унижает пациента, вынуждает его тоже притворяться и играть роль. Помните, что ложный оптимизм разрушает надежду пациента, ведь он всё равно не верит!
В нашей стране право сообщить пациенту и его родственникам диагноз и прогноз заболевания принадлежит врачу.
Общаясь с пациентом, отвечая на вопросы относительно будущего, сестре следует учитывать и физическое состояние пациента, особенности его
личности, и его эмоциональный настрой, и его мировоззрение, и, наконец, его желание знать или не знать, что его ждёт в будущем. Общение с таким пациентом должно строиться на двух основных принципах: с одной стороны, никогда не обманывать; с другой - избегать бездушной откровенности.
Пациенты, осознавшие приближение смерти нередко спрашивают у сестры: «Как это будет?», или «Когда это будет?». Пациент имеет право на получение этой информации, так как каждый человек вправе распорядиться своими последними днями по-своему.
Умейте молчать! Молчанию научиться не легко. Сядьте, возьмите умирающего за руку и скажите спокойно: «Я рад побыть с тобой…» и замолчите, будьте с ним. Ему не нужны незначительные слова и поверхностные эмоции.
Следует помнить, что страх смерти связан со страхом самого процесса умирания, который в случаях хронического заболевания сопровождается, как правило, появлением или нарастанием беспомощности в связи с возможной потерей физических способностей или нормальных функций организма, ощущением зависимости от окружающих и связанного с этим чувством унижения. Надо стараться убедить пациента и его родственников, что его не бросят, и будут заботиться о нём до последних минут жизни.
Если пациент отказывается от сестринского ухода, связанного с помощью в передвижении, переворачивании в постели, в той степени, в какой это возможно, следует выполнять его просьбы. При этом следует продолжать основной сестринский уход, направленный на выполнение гигиенических процедур, обеспечивающих чистоту и профилактику пролежней. Применять и такие процедуры, как глубокое дыхание, растирание и массаж спины, конечностей.
Роль медицинской сестры в удовлетворении потребностей
обреченного пациента
Потребность Сестринская помощь
В питании Разнообразие меню с учетом пожелания пациента
и предписанной врачом диеты.
Прием легкоусвояемой пищи малыми порциями
5-6 раз в день.
Обеспечение искусственного питания (кормление через
зонд, парентеральное, питательные клизмы, через
гастростому) пациенту при невозможности кормления
естественным путем.
Привлечение при необходимости к кормлению близких
родственников
В питье Обеспечение достаточного количества жидкости.
При необходимости ввод жидкости по назначению
врача внутривенно капельно
В выделении Обеспечение индивидуальным судном и
мочеприемником.
Контроль регулярности физиологических отправлений.
При запоре клизма по назначению врача.
При острой задержке мочи катетеризация мочевого пузыря мягким катетером
В дыхании Придание пациенту вынужденного положения,
облегчающего дыхание (с приподнятым головным
концом).
Обеспечение оксигенотерапии
В чистоте Проведение утреннего туалета в постели.
Не менее 2 раз в день подмывают пациента.
Проведение мероприятий по профилактике пролежней.
Смена нательного и постельного белья по мере
загрязнения
В сне и отдыхе Обеспечение максимально комфортных условий для
сна и отдыха пациента (тишина, неяркое освещение,
приток свежего воздуха, удобная кровать).
Обеспечение приема снотворных по назначению врача
В поддержании температуры Обеспечение физического и психического покоя.
Измерение температуры тела пациента.
Уход за пациентом в зависимости от периода лихорадки
В движении Обеспечение пациенту рационального режима
физической активности (повороты, усаживание в
постели, проведение простейшей лечебной физкультуры
и т.д.)
В одеваниии раздевании Помощь при одевании и раздевании
В избежании опасности Оценка реакции пациента на потери и его способности
адаптироваться к ним.
Оказание психологической поддержки.
Помощь пациенту в горе и его преодолении.
Обеспечение пациенту психологической поддержки
со стороны его родственников и близких.
Принципы обслуживания пациентов в хосписе
К желаниям пациентов нужно относиться внимательно, помня об обычае, сложившимся у людей «исполнять последнее желание» умирающего человека, каким бы оно не было. Его исполнение является обязательным в хосписах, причём исполняются такие желания, которые не могли бы быть выполнены в обычной больнице, например, держать около себя свою любимую кошку или собаку, т. е. только в хосписе личность пациента (его желания, эмоциональные реакции) поставлены на первый план. Именно такое отношение позволило обреченной умирающей от рака в 25-летнем возрасте Джейн Зорза сказать: « Этот хоспис - лучшее место в мире».
В России хосписов ещё очень мало, в то время как хосписному движению в мире уже около 40 лет (первый современный хоспис был открыт в Англии в 1967 году). Первый хоспис у нас в стране открылся в Санкт-Петербурге в 1991 году, сейчас они открыты в Москве, в Туле, у нас в Тюмени и во многих других городах.
Латинское изречение гласит, что самое определённое в жизни - смерть, а самоенеопределённое - её час. Поэтому, с одной стороны, человек должен быть готовым к смерти всегда, но с другой, смерть воспринимается им как нечто, что может случиться с кем угодно, но только не с ним. В хосписе пациенты живут сегодняшним днём и сосредоточены на событиях конкретного дня. Хоспис - это не Дом Смерти, это Дом Жизни. Дом, где снимают боль. Смерть - это, как правило, пугающее, страшное событие. Множество причин препятствуют тому, чтобы встретить смерть спокойно. Но в то же время в развитых странах накоплен большой фактический материал о смерти и умирании. Созданы организации, объединяющие усилия медицинских работников, священников, философов, писателей, для оказания помощи безнадёжным пациентам.
Терминальные состояния
Под этим термином подразумевают умирание организма, когда вследствие воздействия патологических процессов угнетается деятельность жизненно важных органов и систем организма, и без специального лечения организм не в состоянии самостоятельно правиться с возникшими нарушениями.
Причины вызывающие такие состояния разнообразны: острая кровопотеря, тяжёлая массивная травма, отравления, воздействие низких и высоких температур, аспирация инородными телами, асфиксия при утоплении, шок.
К терминальным состояниям относят и ранние стадии послеоперационного периода. В начале развития патологического состояния активируются компенсаторные реакции, направленные на поддержание кровообращения и оксигенации мозга и сердца. В дальнейшем эти реакции приобретают характер патологических и при отсутствии своевременного лечения неизбежно наступает смерть.
Принято различать преагональное состояние, терминальную фазу, агональное состояние, клиническую и биологическую смерть.
В преагональном состоянии отмечается резкая заторможенность и спутанность сознания, АД не определяется (иногда можно обнаружить вялую пульсацию на сонных артериях), дыхание становиться поверхностным и редким, изменяется окраска кожи(нарастает цианоз или развивается бледность).
Терминальная фаза характеризуется кратковременной остановкой дыхания и биоэлектрической активности сердца. При утоплении и др. видах асфиксии терминальная пауза не наступает. Последовательность процессов умирания определяется характером поражения мозга, сердца и нарушением ф-ции дыхания. При первичном поражении сердца прогрессирует сердечная недостаточность, затем угасает ф-ция дыхания и ЦНС. При механической асфиксии и первичном поражении мозга, сердечная деятельность прекращается после угасания ф-ции дыхания.
Агональное состояние. В этот период возможно кратковременное повышение АД, учащение сердечного ритма, усиление дыхания парадоксального характера. Агональная вспышка заканчивается клинической смертью, для которой характерно полное прекращение кровообращения и дыхания, однако необратимые изменения основной части клеток головного мозга ещё не наступили. Этот срок не превышает 5-6 мин, за которыми следуют необратимые состояния организма - биологическая смерть. В условиях гипотермии возможно полноценное оживление организма и в более поздние сроки.
Для клинической смерти характерно
- потеря сознания
- отсутствие сердцебиения
- отсутствие дыхания
- расширение зрачков, не реагирующих на свет
- изменение окраски кожи (цианоз или резкое побледнение)
- судороги.
Своевременное проведение реанимационных мероприятий позволяет добиться восстановление сердечной деятельности, дыхания и ф-ции ЦНС.
Процесс оживления умершего после оказания реанимационных мероприятий не заканчивается. После оживления развивается своеобразное патологическое состояние, характеризующееся усугублением нарушений основных жизненно важных ор-ов и сис-м, развивается постреанимационная болезнь.
Реанимация - это система мероприятий, направленных на восстановление жизнедеятельности организма и выведение его из терминального состояния.
Человек после остановки сердца и дыхания может остаться в живых, если ему своевременно оказана первая помощь в виде сердечно-лёгочной реанимации.
Искусственная вентиляция лёгких применяется не только при внезапном прекращении кровообращения, но и при других терминальных состояниях, когда деятельность сердца сохранена, но резко нарушена ф-ция внешнего дыхания.
Прежде чем приступить к восстановлению дыхания необходимо убедиться в проходимости дыхательных путей. Для этого необходимо открыть полость рта (съёмные зубные протезы удалить) и с помощью пальцев, изогнутого зажима и марлевой салфетки извлечь остатки пищи и др. видимые посторонние предметы. При возможности применяется аспирация содержимого с помощью электроотсоса через широкий просвет трубки.
ИВЛ принято начинать в положении б-го на спине с запрокинутой головой. Это способствует полному открытию верхних дыхательных путей. т.к. корень языка отходит от задней стенки глотки.
Реанимацию можно начать с однократного удара кулаком по средней части грудины, затем сразу же приступают к непрямому массажу сердца с частотой компрессий 80 в мин и искусственной вентиляции лёгких (рот в рот) в соотношение 1:5. Перед началом дыхания рот в рот реаниматор, запрокинув голову пациента одной рукой выдвигает нижнюю челюсть, а указательным и большим пальцем другой руки плотно закрывает нос пострадавшего. После глубокого вдоха реаниматор, плотно прижав свой рот к полуоткрытому рту пациента совершает форсированный выдох (в течение 1с). При этом грудная клетка пациента свободно приподнимается , а после открытия полости рта и носа осуществляется пассивный выдох с типичным звуком выдыхаемого воздуха.
При наличии признаков спазма жевательной мускулатуры следует начинать ИВЛ рот к носу. При проведении ИВЛ пользуются марлевой салфеткой или платком. Но как правило они мешают проведению ИВЛ. т.к. быстро намокают, сбиваются и препятствуют прохождению воздуха в верхние дыхательные пути.
Во время проведения массажа сердца больной находится в положении лёжа на твёрдой поверхности во избежание прогибания грудной клетки. Если пациент находиться в постели, следует подложить под его спину доску. Если нет доски то можно подложить руку. Непрямой массаж сердца применяется для поддержания искусственного кровообращения и восстановления ф-ции сердца.
Реаниматор находиться с боку от пациента кладёт ладонь в область нижней части грудины - приблизительно на 2-3 поперечных пальца выше мечевидного отростка. Другую руку реаниматор кладёт на первую под прямым углом. Плечи реаниматора располагаются над грудью б-го. Грудина смещается по направлению к позвоночному столбу не менее чем на 4-6 см, движения должны быть ритмичными и плавными.
Критериями эффективности реанимационных мероприятий являются:
- сужение зрачков с появлением их реакции на свет;
- появление пульса на сонной и бедренной артерии;
- определение артериального давления на уровне 60-70 мм рт ст
- уменьшение бледности и цианоза;
- иногда - появление самостоятельных дыхательных движений.
К осложнениям непрямого массажа сердца в первую очередь относится множественные переломы рёбер и грудины. Существуют неправильные суждения о том, что эффективный непрямой массаж сердца обязательно приводит к перелому рёбер. Для предупреждения этого осложнения необходимо тщательно придерживаться правил проведения непрямого массажа сердца. Очень важно правильное положение рук реаниматора. Не следует опираться на нижний край грудины и мечевидный отросток, касаться пальцами во время массажа рёбер пациента, производить через чур резкие толчкообразные движения. Сдавление нижней части грудины, надчревной области и мечевидного отростка может привести к разрыву печени, внезапные и резкие движения во время массажа - к множественным переломом рёбер, грудины и гемотороксом, разрывом лёгких. Неэффективным прямой массаж сердца может быть, если с момента остановки кровообращения прошло более 5-6 мин или реанимация была начата терминальном состоянии неизлечимого заболевания.
Показания к прекращению сердечно-лёгочной реанимации.
Удлинение времени реанимационных мероприятий значительно уменьшают шанс восстановления сердечной деятельности. Поэтому рекомендуется максимально быстрое начало ИВЛ, наружного массажа сердца.
Массаж считается эффективным (см выше). Как правило в этих случаях удаётся восстановить сердечную деятельность. Даже если она стойко не восстанавливается, но имеются признаки адекватного наружного массажа сердца, реанимацию следуют продолжать максимально длительное время. В ряде случаев при этом удается восстановит сердечную деятельность, хотя шансы на успех реанимации при её продолжительности более 2ч резко уменьшаются.
Если с начала реанимации, несмотря на правильно проводимый массаж сердца, ИВЛ, лечение медикаментозными препаратами, сердечная деятельность не восстанавливается, то сердечно-легочная реанимация должна продолжаться не менее 1ч.
Неотложные состояния при воздействии внешних факторов
Электротравма - возникает при нарушении правил и техники безопасности, применения неисправных приборов, нарушения изоляции, дефектов спецодежды и инструментария, неопытности, шалости, случайном поражении молнией.
Степень и характер воздействия электрического тока определяется его частотой, напряжением, силой и экспозицией, путями прохождения тока и состоянием организма. Ток силой 15-20 мА вызывает судорожные сокращения мышц, а силой 100мА - фибрилляцию желудочков.
Сухая кожа оказывает значительное сопротивление электрическому току(при напряжении 60В до 17000 ОМ), влажная на много меньше (400-1000ОМ). Поэтому Эл. Ток может оказать повреждающее действие и при низком напряжении. Переменный ток опаснее постоянного (только при напряжении до 500В). Если напряжение превышает 500 В, то сопротивление ор-ма равно сопротивлению его внутренних сред, сопротивление же кожи существенного значения не имеет. В этих случаях одинаково грозную опасность представляет как переменный так и постоянный ток. Существенное значение имеет длительность воздействия Эл тока.
При экспозиции Эл тока 100мс возникают глубокие ожоги тканей.
Существенное значение имеет путь прохождения тока ч/з ор-м. наиболее опасно прохождение тока по линии левая рука - правая нога, т.е. в проекции сердца, лёгких.
Вследствие воздействия Эл тока возникают сокращения дыхательных мышц, спазм голосовой щели и судорожное сокращение поперечно - полосатых мышц. Высокое напряжение может вызвать паралич дыхательного центра, ожоги различной глубины и распространённости, повреждения внутренних органов.
Со стороны ССС нарушение сердечного ритма вплоть до фибрилляции желудочков. Под воздействием тока высокого напряжения (свыше 1000В) на передний план выступают местные термические повреждения («марки», или «знаки» тока, некрозы отдельных мышечных групп). Отмечаются нарушение функций жизненно важных органов и систем.
Клиническая картина электротравмы характеризуется кратковременным обмороком или глубокой потерей сознания, ослаблением дыхания и сердечной деятельности, судорог. Ожоги в виде обугливания или «марок» или «знаков» тока - желто-бурых или белёсых пятен с валиком инфильтрации мягких тканей в окружности с вдавлением в центре.
Неотложная помощь
-
обесточить источник поражения, при невозможности этого с помощью не проводящего элток предмета (сухая палка, доска) отодвинуть пострадавшего от источника поражения. При этом строго придерживаться правил безопасности: не трогать пострадавшего и электрические провода влажными руками и предметами, а только сухими стоя на сухом месте, лучше пользоваться резиновыми перчатками, галошами, ковриком, изолированными ножницами, щипцами-кусачками. В момент отключения от электрического тока предотвратить падение пострадавшего.
-
при остановки дыхания и сердечной деятельности провести реанимационные мероприятия: искусственное дыхание рот ко рот, закрытый массаж сердца, мероприятия продолжаются 20-30 мин.
-
провести по возможности оксигенотерапию
-
быстрейшая транспортировка в стационар.
При поражении молнией развивается клиническая картина , аналогичная клинике тяжёлой электротравмы с глубоким нарушением ф-ции жизненно важных органов. Местные признаки поражения у большинства пострадавших отсутствуют.
Объём и порядок проведения первой помощи такой е как и при тяжелой элтравме.
Утопление возможно не только среди не умеющих плавать, но чаще всего среди умеющих при переоценки своих сил, переохлаждении, перегревании, неожиданных опасностях, опьянении. При плохом исходном состоянии (заболевания сердца, лёгких, головного и спинного мозга, при прыжках в воду) клиническая смерть может наступить до момента утопления. В связи с этим принято различать первично-истинное, асфиксическое, вторичное утопление и смерть в воде.
Истинное утопление связано с проникновением воды в лёгкие, в отличие от асфиксического, когда вследствие рефлекторного лярингоспазма не происходит аспирации воды.
При вторичном утоплении смерть наступает от первичной остановки сердечной деятельности и дыхания в результате рефлекторной р-ции на аспирацию воды(«синкопальное утопление»), патологии сердца и сосудов. Последнее как смерть в воде.
Причинами утопления могут быть охлаждение ор-ма и Холодовой шок, в результате кратковременного пребывание в холодной воде, прогрессивное снижение энергетических запасов организма вследствие длительного пребывания в относительно тёплой воде.
Необходимо различать утопление в пресной и морской воде. В пресной воде содержание ионов натрия ниже, чем в плазме крови, а следовательно и осмотическое давление воды ниже, чем в крови. Такая вода, попавшая в дыхательные пути и альвеолы, быстро всасывается в кровеносное русло, вызывая разжижение крови, увеличивая её объём, разрушает эритроциты (гемолиз), снижение ф-ции крови по насыщению и транспортировки кислорода.
Морская вода значительно богаче ионами натрия, чем кровь, и осмотическое давление её выше, чем крови. При попадании морской воды в альвеолы жидкая часть крови тоже устремляется в них, вызывая клиническую картину отёка лёгких. Развиваются нарушения сердечной деятельности, вплоть до её остановки.
Клиническая картина хар-ся бледностью кожных покровов, ярко выраженным похолоданием, отсутствием рефлексов, дыхательных шумов и сердечных тонов.
Неотложная помощь состоит в следующем:
-
очистить полость рта от грязи, тины, воды с помощью отсоса или марлевой салфетки, намотанной на палец4
-
немедленно начать искусственное дыхание и закрытый массаж сердца;
-
по возможности проведение оксигенотерапии;
-
укрыть пострадавшего тёплым одеялом;
-
быстрейшая транспортировка в стационар
Механическая асфиксия (удушье, удушение) возникает при непроходимости верхних дыхательных путей в результате их закупоркой инородным телом, западением языка, аспирацией желудочным содержимым, отёком голосовых связок, а также сдавления их при повешении.
Механическая асфиксия может развиваться постепенно (отёк голосовых связок, сдавление опухолью) или быстро (инородное тело, повешение - странгуляция). Во всех этих случаях развивается резкая гипоксия, повышение давления в венах головы, паралитическое расширение мозговых сосудов, кровоизлияние в мозговую ткань.
Повешение - сдавление шеи петлёй под тяжестью массы тела повешенного. Это приводит к пережатию трахеи и прекращению поступления воздуха в лёгкие. Смерть от механической асфиксии наступает спустя 4-5 мин с момента повешения. Характерным признаком повешения является наличие странгуляционной борозды.
Клинические симптомы при механической асфиксии: выраженный цианоз кожи, особенно лица, поверхностное и частое дыхание с участием вспомогательных мышц, учащение сердечного ритма, повышение АД. Затее б-ой теряет сознание, у него расширяются зрачки, появляются судороги, непроизвольное мочеиспускание, дефекация, резко нарушается ритмика дыхания. Терминальная пауза и агональное состояние продолжаются 1-2 мин, и наступает смерть.
Неотложная помощь при повешении пострадавшего заключается в поднятии и фиксировании его тела, перерезании верёвки, ослаблении петли. Пострадавший извлечённый из петли нуждается в проведении ему реанимационных пособий в полном объёме.
Первая помощь при механической асфиксии заключается в обеспечении проходимости дыхательных путей: выведение языка с помощью языкодержателя и проведение воздуховода, при необходимости проведение реанимационных мероприятий.
Солнечный и тепловой удар
Солнечный удар возникает при длительном и интенсивном перегревании ор-ма солнечными лучами, а тепловой при воздействии высокой температуры и повышенной влажности окружающего воздуха. В обоих случаях нарушаются процессы терморегуляции в связи с перегреванием ор-ма при физической перегрузке в тесной и тёплой одежде, алкогольном опьянении, усиленном питании, ожирении, безветрии и т. д.При перегревании Т тела может повышаться до 40-42 С и в связи с этим возрастает потребность тканей в кислороде. Происходит сгущение крови, расстройства ЦНС.
По степени тяжести острые перегревания разделяют на легкие, средней тяжести и тяжелые. Лёгкая форма хар-ся появлением жажды, общей слабости, недомоганием, общей утомляемостью, раздражительности, головной боли, тошноте, рвоте. Т тела 37-37,5 С, глубокое дыхание, тахикардия. Все признаки перегревания подвергаются обратному развитию в течение 2-3 ч, если пострадавшего удалить из зон перегревания и создать ему покой. При средней степени тяжести перегревания возникает резкая общая слабость, тошнота, рвота, головная боль. Нарушается координация движений, иногда наблюдается кратковременная потеря сознания.. ЧСС 120-130 в 1мин. Т тела до 39-40 С . своевременное удаление пострадавшего из зоны перегревания и покой ведёт в течение 2-3 суток к ликвидации указанных сим-ов и восстановление работоспособности.
При тяжелых формах возникает психомоторное возбуждение, сменяющееся потерей сознания (тепловой удар) и судорогами, рвотой, непроизвольным мочеотделением и дефекацией. Кожа гиперемирована, горячая на ощупь, зрачки расширены и не реагируют на свет. Ярко выражена тахикардия, пульс слабый, АД низкое Т 41-42 с Смерть может наступить от паралича дыхательного центра.
Тепловой удар отличается от солнечного, при котором возникает раздражение нервных центров при воздействии прямых солнечных лучей на непокрытую голову.
При этом появляются головная боль, тошнота, в тяжелых случаях возбуждение, бред судороги и коматозное состояние.
Помощь пострадавшего переносят в прохладное место, снимают одежду, производят влажное обтирание тела, кладут лёд на голову (можно наложение льда в паховую область в проекции бедренных артерий).
Переохлаждение и замерзание
Возникает при воздействии низких температур, когда нарушаются процессы терморегуляции. Компенсаторная реакция , направленная на уменьшение теплоотдачи и поддержании Т˚ тела на постоянном уровне, заключается в сужении кровеносных сосудов кожи, повышение теплообразования за счет усиления мышечной работы (дрожь, повышение мышечного тонуса, судороги). Этот механизм компенсации может поддержать Т тела короткое время, т. к. быстро истощаются энергетические ресурсы организма, защитная реакция приобретает патологический характер.
Переохлаждение и замерзание человека возникает не только при воздействии Т ниже 0 С , но и при более высокой Т во влажной окружающей среде, при физическом переутомлении, алкогольном опьянении, разнообразных стрессовых ситуациях.
Отморожение- повреждение организма под действием холода. По тяжести 4 ст.
1 ст. бледность кожи, сменяющееся покраснением, резкой болезненностью, зудом и шелушением. 2 ст на гиперемированной кожи появляются пузыри. 3ст гибель и некроз всех слоёв кожи. 4 ст появляются некрозы кожи и , подлежащих тканей, костей.
Помощь пострадавшим заключается в согревании обмороженной части тела в тёплом помещении, растирании её чистыми руками от периферии к центру, смазывании отмороженных участков спиртом, наложении асептических повязок и транспортной иммобилизации, горячее питьё и быстрая доставка б-го в стационар.
Общее замерзание наблюдается у пострадавших, попавших в холодную воду, травмированных в зимнее время года и потерявших способность к передвижению, у пьяных, уснувших на снегу.
В развитии общего замерзания 4 фазы.
1ф - вследствие резкого сужения периферических сосудов и увеличения теплопродукции Т тела даже несколько повышается до 37С
2 ф Т тела падает на 1-2 С . кожа бледная, ярко выраженная болезненность при дотрагивании до неё. Пульс слабый редкий. Сознание ясное. Наблюдается резкое возбуждение б-го.
3ф Т 34-27 С двигательная активность резко падает. Мышечная дрожь сменяется параличом мышц, болевая чувствительность исчезает, сознание затемнено, дыхание и сердечная деятельность снижается.
4ф - т ниже 27 С все ф-ции снижаются , при прогрессировании охлаждения наступает смерть.
Помощь пострадавшего немедленно внести в тёплое помещение, снять одежду обувь, укрыть тёплым одеялом.
Травмы ЛОР органов
Травмы ЛОР органов могут быть изолированными, а также как одно из составляющих политравмы.
Травма уха.
Травма ушной раковины - чаще всего прямая и возникает в результате драки или удара кулаком. Диагностика не представляет затруднений. При поверхностных повреждениях с нарушением целостности кожных покровов б-му накладывается давящая асептическая повязка и отправляется в стационар, где обязательна профилактика столбняка. При травме ушной раковины с нарушением целостности хряща, надрывом ушной раковины отрывом её части или всей пострадавший направлятся в ЛОР стационар. Предварительно накладывается асептическая повязка. При отрыве ушной раковины, оторванный фрагмент помещается в целофановый пакет, который с наружи обкладывается льдом и оставляется вместе с пациентом.
При травме наружного слухового наружного слухового прохода проводят туалет слухового прохода и направляют к ЛОР врачу.
Нецелесообразно проведение туалета слухового прохода и наложение повязок, введение тампонов, препятствующей эвакуации крови из наружного слухового прохода.
Травма носа и его придаточных пазух
Отмечается припухлость тканей ссадины кожи и подкожные гематомы, подвижность костей и крепитация в области спинки носа, боль при осевой нагрузке. Необходима срочная госпитализация.
При инородном теле полости носа, больные жалуются на затрудненное дыхание. Инородное тело представляет потенциальную опасность, т.к. при форсированном вдохе через нос возможна их аспирация в гортань с развитием асфиксии. При подозрении на инородное тело необходимо закапать в нос капли (нафтизин, галазолин), затем больной делает вдох через рот и энергичный выдох через соответствующую ноздрю. При неэффективности в стационар.
Инородное тело глотки и пищевода
Больные жалуются на затрудненное глотание на уровне гортани и глотки или шейного отдела пищевода. что связано с травмой их слизистой инородным телом и его фиксацией в мягких тканях. При наличии инородных тел слабо фиксированных в мягких тканях глотки, возможно аккуратно под контролем зрения их удаление. Недопустима пальцевая или инструментальная ревизия вслепую. Запрещается попытки удаления инородных тел плотно фиксированных в мягких тканях, и их смещение в пищевод (проталкивание) путём приёма твёрдой пищи Корки хлеба) т.к. это может привести к травме слизистой оболочки, нарастанию болевых ощущений, или смещению в более глубокие отделы пищеварительного тракта, прободению стенки пищевода. Срочная госпитализация.


